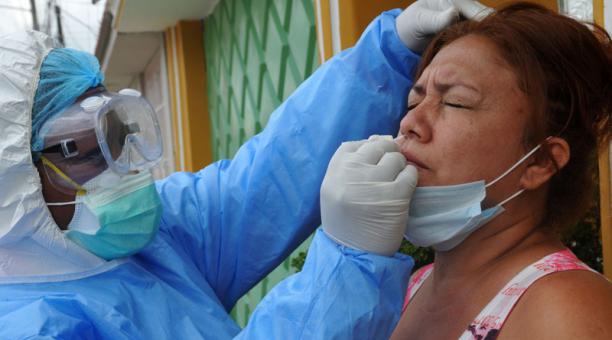
En qué consisten los testeos que se hacen en los barrios para detección del Covid-19
En forma diaria y semanal, el Ministerio de Salud de la Provincia -y también el de salud nacional- informa los resultados y cantidades de testeos por PCR (hisopados) y los llamados “test rápidos” realizados en operativos de ampliación diagnóstica que el COE Central empezó a aplicar como medida preventiva luego del brote de contagios en la zona del Mercado Norte.
Los operativos sirven para obtener un muestreo poblacional en los barrios populares, donde las medidas de aislamiento siempre fueron más flexibles, con la finalidad de controlar la circulación viral.
¿En qué consisten esos testeos? ¿Cuáles son las diferencias, ventajas y desventajas?, ¿Qué información aportan? ¿Y cuáles son los avances para agilizar los resultados de los testeos?
Hisopados (o PCR)
Al día de hoy, Argentina utiliza únicamente la técnica de PCR, que permite confirmar o descartar por laboratorio los casos de Covid-19 provocados por el nuevo coronavirus.
Los estudios de PCR comenzaron a realizarse a fines de marzo en el laboratorio central de la Provincia, que está ubicado en el hospital Tránsito Cáceres de Allende. Hasta ese momento, los estudios de todo el país se concentraban en instituto Malbrán, en Buenos Aires.
La técnica PCR (sigla en inglés) significa “reacción en cadena de la polimerasa”.
La técnica permite detectar un fragmento del material genético de un patógeno. Eso permite determinar si una persona está infectada o no, en este caso, con coronavirus. El estudio se realiza en laboratorios con un nivel de bioseguridad 2 con cabina de seguridad biológica tipo 2, se necesitan reactivos específicos y personal entrenado.
Lo que se analiza es la muestra tomada a través de un hisopado a una persona que cumple con el criterio de caso sospechoso. La PCR permite localizar un fragmento del material genético del SARS-CoV-2, su ARN: si lo halla, se toma como caso positivo; en caso contrario, se consideraría negativo, pero en caso de que hubiera una sospecha clínica importante, la prueba puede repetirse.
Test rápidos (serológicos)
A diferencia de la PCR, los tests rápidos no buscan material genético del virus, sino la presencia de anticuerpos contra él.
“Si una persona tiene estos anticuerpos en la sangre quiere decir que el sistema inmune se enfrentó en algún momento a ese virus. Podremos decir con certeza que la persona está o estuvo infectada. Cuando la persona se cura sigue manteniendo esos anticuerpos en la sangre”, explicó Andrea Gamarnik, jefa del Laboratorio de Virología Molecular de la Fundación Instituto Leloir (FIL).
Las pruebas rápidas se basan en una plataforma que contiene proteínas del virus para detectar anticuerpos específicos. El funcionamiento es similar al de los test de embarazo. El resultado está disponible en 10 a 15 minutos.
Los test rápidos detectan anticuerpos contra el virus aproximadamente a partir del quinto a séptimo día. Sirven principalmente para hacer estudios poblacionales, pero no tienen la utilidad de la PCR, que sirve para detectar infección aguda y poder aislar a los positivos.
Invento argentino: nuevo test
La Administración Nacional de Medicamentos, Alimentos y Tecnología Médica (ANMAT)validó el uso de NEOKIT-COVID-19, un nuevo kit de diagnóstico de COVID-19 -de bajo costo y fácil de maniobrar- que permite indicar en una hora y cuarto, a partir de una muestra respiratoria, si una persona está o no infectada por el coronavirus SARS-CoV-2.
El test fue desarrollado por científicos del CONICET en el Instituto de Ciencia y Tecnología César Milstein (ICT Milstein, CONICET-Fundación Pablo Cassará), en asociación con la empresa Neokit SAS, formada sobre la base de un Consorcio Público-Privado (CAPP) entre el CONICET y el Laboratorio Pablo Cassará S.R.L.
El kit utiliza la técnica de amplificación molecular isotérmica mediada por bucle” o LAMP, por sus siglas en inglés. La muestra se coloca en un tubo de reacción, se agrega la mezcla de reactivo, se ve un color violeta originalmente, esta solución se pone a calentar -proceso de incubación- una hora a 62 grados y allí se observa el color resultante, que si sigue siendo violeta o lila, la reacción es negativa, es decir no hay presencia de virus SARS-Cov-2 en esa muestra, mientras que si en esa hora cambia a color azul o celeste el resultado es positivo, ya que hubo amplificación molecular, lo que hace que cambien las condiciones del reactivo, dentro del tubo.
Carolina Carrillo, la doctora e investigadora del CONICET y una de las directoras de la Plataforma Tecnológica de Amplificación Molecular Isotérmica manifestó:
“La ventaja de este proceso respecto a otros que son rápidos pero serológicos, es que esos detectan los anticuerpos, que se producen después de que el cuerpo detecta que está el virus, reacciona y los produce, entonces hay un período que el cuerpo tarda en responder y puede dar falsos negativos, mientras que los métodos moleculares detectan el contenido genético del virus, son muy rápidos y efectivos. Todo el proceso lleva poco más de una hora, mientras que la PCR lleva cuatro horas (la reacción), más todos los procesos de transporte”.

